Apnea obstructiva del sueño,
(1º Parte).
Álvarez-Sala Walther JL
,
Calle Rubio M , Fernández Sánchez-Alarcos JM, Martínez Cruz R,
Rodríguez Hermosa JL.
http://www.msps.es/biblioPublic/publicaciones/docs/apnea.pdf
Neuroimagen
La probabilidad de
detectar anomalías significativas con tomografía computarizada (TC)
o resonancia magnética (RM) tras una primera crisis no provocada es
del 10% (2, 8, 9) (nivel de certeza II). La información
proporcionada tiene valor diagnóstico y pronóstico, ya que el riesgo
de recurrencia es mayor en presencia de lesiones estructurales. La
RM permite diagnosticar lesiones de pequeño tamaño, como esclerosis
temporal mesial y algunas alteraciones del desarrollo cortical no
detectables con TC. Si la historia clínica y hallazgos
electroencefalográficos sugieren una epilepsia infantil generalizada
idiopática o focal benigna, no es un requisito necesario.
Debe realizarse una
prueba de neuroimagen en todo paciente con una primera crisis (8)
(grado de recomendación B). La RM es la prueba de elección en un
paciente con epilepsia (grado de recomendación C), mientras que la
TC debe limitarse a situaciones de urgencia o si la RM está
contraindicada (grado de recomendación D). Una prueba de neuroimagen
no es indispensable cuando hay sospecha firme de epilepsia parcial
benigna de la infancia o epilepsia generalizada idiopática (10)
(grado de recomendación C).
Otros test
El electrocardiograma
(ECG) debería realizarse en todo paciente con un cuadro de
alteración del nivel de conciencia, especialmente en pacientes de
edad más avanzada, en los que las alteraciones del ritmo cardiaco
pueden simular epilepsia (11) (grado de recomendación C). También
está indicada en niños para descartar un intervalo QT largo (10) (GCP).
No hay datos
suficientes que permitan recomendar de manera rutinaria la
realización de analíticas sistemáticas (recuento hematológico,
glucosa y electrolitos) tras una primera crisis, ni tampoco la
determinación de tóxicos. Se solicitarán si la clínica o la
exploración sugieren que hay que descartar una crisis sintomática
aguda (8, 9) (grado de recomendación D).
Sólo dos estudios
nivel de certeza III analizan el rendimiento de una punción lumbar
en el ámbito de urgencias tras una primera crisis. No se recomienda
su realización, salvo sospecha de crisis en el contexto de infección
del SNC, y se podrá valorar en pacientes febriles o
inmunocomprometidos (8) (grado de recomendación D).
¿Es epilepsia?
Hasta ahora era
precisa la existencia de, al menos, dos crisis no provocadas para
diagnosticar una epilepsia. La nueva definición de esta enfermedad
propuesta por la Liga Internacional Contra la Epilepsia (ILAE)
considera que la epilepsia es una alteración cerebral caracterizada
por la predisposición permanente para generar crisis, y que su
diagnóstico es posible tras un episodio aislado (12).
Tras una crisis no
provocada se puede identificar un síndrome epiléptico en un número
importante de casos, uniendo los datos clínicos a los proporcionados
por el EEG y la neuroimagen (7). El diagnóstico de epilepsia pone de
manifiesto el riesgo de recurrencia, mientras que el concepto de
síndrome epiléptico es más amplio e incluye aspectos relacionados
con la edad, etiología, pronóstico y respuesta al tratamiento de un
paciente con crisis.
¿Cuál es el riesgo de
recurrencia?
Es claramente distinto
según se trate de una crisis provocada o no. Las crisis agudas
asociadas a alteraciones metabólicas o tóxicos tienen una
probabilidad inferior al 3% de recurrir. Sin embargo, las crisis
agudas provocadas por alteraciones que pueden causar daño cerebral
permanente (trauma, encefalitis, hemorragias) tienen una
probabilidad mayor, en torno al 10% (6) (grado de recomendación C).
En cuanto a las crisis no provocadas, múltiples estudios estiman que
el riesgo global de recurrencia es del 42% en un plazo de dos años,
y que éste es máximo en los seis primeros meses tras la crisis. Los
principales factores de riesgo asociados con recurrencia son
anomalías epileptiformes en el EEG, focalidad en la exploración
neurológica y anomalías en la neuroimagen. En estos casos asciende
hasta el 90% (1) (grado de recomendación B).
¿Se debe iniciar
tratamiento antiepiléptico?
La decisión de iniciar
o no tratamiento debe ser tomada por un especialista en epilepsia de
acuerdo con el paciente (grado de recomendación B).
Varios estudios
concluyen que el tratamiento iniciado tras una primera crisis no
provocada reduce el riesgo de recurrencias a corto plazo, pero no
modifica el pronóstico a largo plazo ni el riesgo de desarrollar
epilepsia (grado de recomendación A).
Debe valorarse cada
caso de forma individual, considerando el riesgo de recurrencia de
crisis y sus consecuencias físicas y sociales con los efectos
secundarios del tratamiento crónico con antiepilépticos (grado de
recomendación B).
|
ALGORITMO 1.
Indicaciones del EEG en el diagnóstico de epilepsia. |
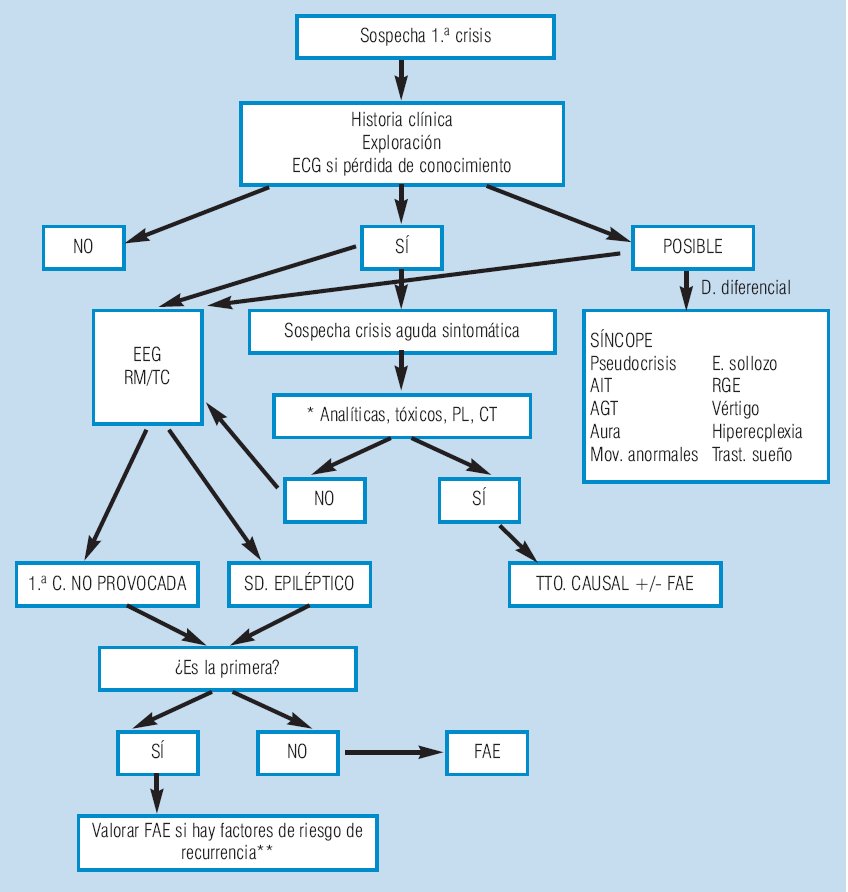 |
* Valorar según
contexto clínico.
** Los principales factores de riesgo de recurrencia son:
antecedentes de lesión/daño SNC, actividad epileptiforme en EEG,
lesión en neuroimagen, focalidad en la exploración neurológica y
crisis de inicio focal.
Ver Bibliografía en el
Sitio Web de referencia.
