|
 Notas
Notas
EL
CÓMO Y CUÁNDO DEL EEG: INDICACIONES DEL EEG EN EPILEPSIA,
1º parte.
http://epilepsia.sen.es/node/20
Introducción
Desde que Hans Berger
realizase el primer electroencefalograma (EEG) en 1929, esta técnica
ha ido experimentando una progresiva evolución, y ha quedado
totalmente aceptada como método de evaluación de la función cerebral
en situaciones normales y patológicas. Se está de acuerdo en que el
registro de la actividad eléctrica cerebral es de gran ayuda en la
evaluación de encefalopatías, lesiones focales cerebrales, en el
estudio de la maduración cerebral en niños y, por supuesto, en el
diagnóstico y seguimiento del paciente con epilepsia.
El EEG ayuda en el
diagnóstico y clasificación de las epilepsias. Sin embargo, es
esencial conocer el alcance y las limitaciones de esta prueba, así
como realizarla en las condiciones técnicas adecuadas, junto con una
evaluación correcta de la misma que evite las sobreinterpretaciones
que conllevan falsos diagnósticos.
Requisitos técnicos
del EEG en la epilepsia
-
Se recomienda
realizar registros de 16 canales utilizando un mínimo de 21
electrodos, colocados de acuerdo al sistema 10-20.
-
Deben emplearse
montajes referenciales y bipolares con disposición longitudinal y
transversal. Ocasionalmente, sobre todo en epilepsia temporal,
pueden necesitarse electrodos suplementarios que registren
actividad originada
en la región temporal anterior.
-
Los parámetros de
sensibilidad y filtros de alta y baja frecuencia se utilizan
siguiendo criterios internacionales.
-
La velocidad normal
de registro debe ser 15-30 mm/s.
-
La duración mínima
del registro es de 30 minutos libres de artefactos.
-
Los procedimientos
de activación mínimos son la hiperventilación durante tres
minutos, tras los que se requieren dos minutos de
post-hiperventilación para la vuelta a una fase de reposo. La
fotoestimulación consiste en pulsos
de luz intermitente de diez segundos de duración a distintas
frecuencias (1, 2, 4, 6, 8, 10, 12, 14, 16, 18, 20, 60, 50, 40,
30, 25) en los que el paciente abre y cierra los ojos cinco
segundos en cada frecuencia. La duración total no debe exceder los
seis minutos y se suspende ante respuestas fotoparoxísticas. En
algunas epilepsias conviene repetir alguno de estos
procedimientos; tal es el caso de las ausencias, la
hiperventilación y las epilepsias fotoinducidas con la ELI. Otras
veces será recomendable el registro de sueño, hasta llegar a sueño
lento, o el EEG tras deprivación de sueño.
-
En los EEG
digitales, además de los electrodos y una toma de tierra, se
necesita el registro de una referencia lo más neutra posible.
Indicaciones del
EEG
EEG en una primera
evaluación
Diagnóstico
En pacientes con
historia clínica sugestiva de epilepsia, el hallazgo de actividad
epileptiforme es específico y el valor diagnóstico del EEG es alto;
no obstante, un resultado normal no invalida el diagnóstico. En un
único EEG estándar, la posibilidad de encontrar actividad
epileptiforme en adultos con epilepsia es del 29-55%; con EEG
repetidos (tres estudios) aumenta al 69-77%. Cuando el EEG es
negativo, un EEG de sueño o con deprivación puede detectar actividad
epileptiforme en un 13-31% adicional (nivel de certeza II). En
niños, las cifras son algo diferentes: un primer EEG es normal en un
40% de niños con epilepsia. En EEG seriados, la sensibilidad es del
56% si sólo ha habido un episodio y del 70% si ha habido varios, con
una especificidad del 78% (nivel de certeza II y IV).
Es importante la
realización del EEG en una primera crisis, sobre todo si se hace
pronto, ya que dentro de un plazo máximo de 48 horas después de que
ésta tenga lugar puede alcanzar una sensibilidad del 77% (nivel de
certeza II). Tiene también un valor pronóstico, ya que la
probabilidad de recurrencia de crisis en pacientes con anomalías
epileptiformes en el EEG es del 49%, frente al 27% para pacientes
con EEG normal (nivel de certeza II).
No hay que olvidar que
los resultados del EEG interictal deben ser interpretados dentro del
contexto clínico, especialmente en pacientes con antecedentes de
enfermedades neurológicas, lesiones estructurales o craniectomías.
Cabe recordar que la incidencia de actividad epileptiforme en el EEG
de población normal es del 2-3% en el adulto y de un 5% en niños
(nivel de certeza II), y que sin claros datos clínicos de epilepsia
o ante sospecha de otra patología (cardiaca, cerebrovascular,
alteración del control motor, migraña, etc.) el EEG no está
necesariamente indicado, y puede dar falsos diagnósticos de
epilepsia por sobreinterpretación de hallazgos normales, como
fluctuación de ritmos fisiológicos o presencia de variantes
normales, fundamentalmente en niños (nivel de certeza II, III y IV).
Clasificación del
tipo de crisis o síndrome epiléptico
El EEG puede ayudar en
la clasificación del tipo de crisis y síndrome epiléptico. La
confirmación de hallazgos intercríticos (focales o generalizados,
grafoelementos epileptiformes o cambios en ritmos habituales) para
apoyar la presencia de crisis y su tipo es imprescindible con el fin
de encuadrar adecuadamente el síndrome epiléptico que se trate.
Además ayudará a caracterizar entidades nosológicas concretas, con
importante repercusión en el pronóstico y manejo terapéutico de la
epilepsia, como diagnóstico en pacientes con historia sugestiva de
crisis epilépticas, soporte en la clasificación del tipo de crisis y
síndrome epiléptico y como pronóstico de recurrencia después de una
primera crisis no provocada (nivel de certeza II, grado de
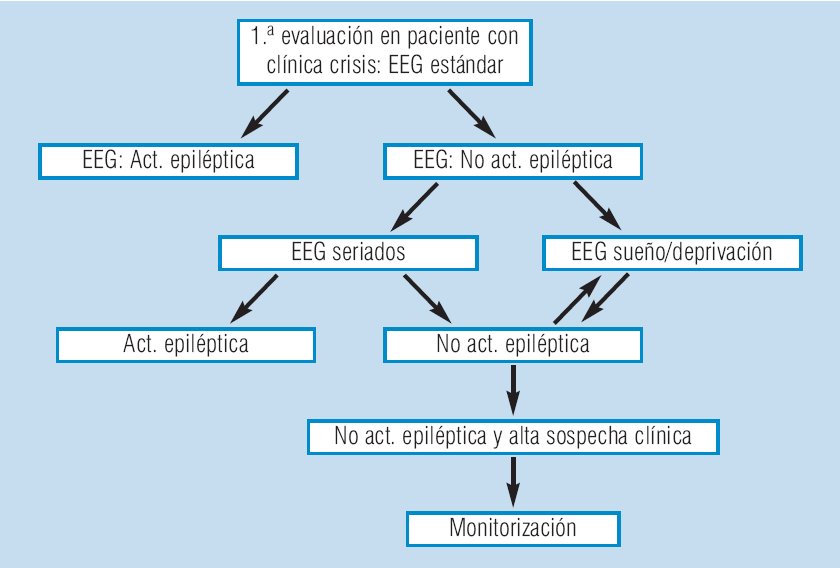
recomendación C) (Figura 1).
|
FIGURA
1. Algoritmo de las indicaciones del EEG en el diagnóstico de
epilepsia |
|
 |
Repetición de EEG
EEG evolutivos
En el seguimiento de
una epilepsia, una vez establecido el diagnóstico inicial, los
posteriores EEG tienen relevancia en situaciones concretas. No es
correcto realizar un EEG a todo paciente epiléptico en cada una de
las revisiones, sino que está indicado en los siguientes casos:
-
Crisis no
controladas o existencia de episodios distintos a las crisis
habituales.
-
Epilepsias
generalizadas primarias y síndromes epilépticos con ausencias
típicas (el EEG en el seguimiento es importante, pues indica con
bastante fiabilidad cómo de controlada está la epilepsia).
-
Crisis controladas
en las que se quiere disminuir o eliminar medicación.
-
Evaluación
prequirúrgica y tras cirugía de la epilepsia (grado de
recomendación C).

|