Predictores del nivel de
somnolencia en pacientes con Apnea Obstructiva del Sueño (3º parte)
Dr. Juan Carlos Sierra, Dra.
Ana Isabel Sánchez, Dr. Gualberto Buela-Casal, Dra. Inmaculada Ambrosio y Dr.
Javier Virués-Ortega.
Revista Ecuatoriana de
Neurología - Artículo Original
http://www.medicosecuador.com/revecuatneurol/vol15_n2-3_2006/articulos_originales/predictoresa.htm
Resultados
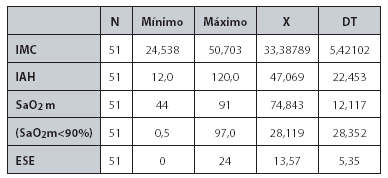
La tabla 1 representa los valores descriptivos (valores mínimo y máximo, media
y desviación típica) de las variables: índice de masa corporal (IMC), índice
de apneashipoapneas (IAH), saturación de oxígeno mínima (SaO2 m), porcentaje
de tiempo de sueño en que la saturación arterial de oxígeno es inferior al 90%
(SaO2<90%) y puntuación en la Escala de Somnolencia de Epworth (ESE).
|
 |
|
|
|
Tabla 1: Valores descriptivos (valores
mínimo y máximo, media y desviación típica) de las variables: índice de
masa corporal (IMC), índice de apneas-hipoapneas (IAH), saturación de
oxígeno mínima (SaO2 m), porcentaje de tiempo de sueño en que la
saturación arterial de oxígeno es inferior al 90% (SaO2<90%) y
puntuación en la escala de somnolencia de Epworth (ESE). |
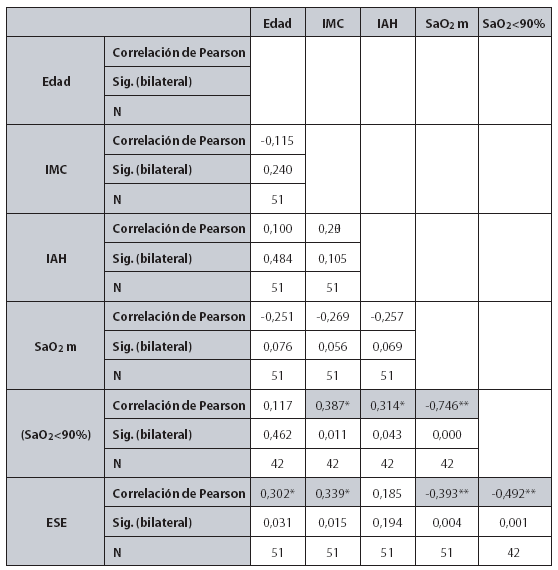
La tabla 2 muestra el cociente de correlación bilateral de Pearson entre las
variables: edad, IMC, IAH, SaO2 m, SaO2<90% y puntuación en la ESE. Como puede
observarse los resultados muestran que:
a. La somnolencia diurna en pacientes con SAOS, evaluada a través de la
ESE se relaciona con las siguientes variables:
- Edad: los sujetos de más edad son los que parecen experimentar
a su vez más somnolencia diurna (r=0,302; p<0,05).
- Índice de masa corporal: a mayor obesidad calculada según el
IMC, mayor somnolencia diurna
- SaO2<90%: es decir, a mayor duración del déficit de oxígeno en
sangre durante la noche, mayor es el nivel de somnolencia durante el día
(r=0,492; p<0,01).
- SaO2 m: mientras más bajo es este valor, más somnolencia
presenta el paciente (r=-0,393; p<0,01).
b. También se observó que la somnolencia diurna no correlacionaba con
el IAH.
c.
Asimismo, se puede encontrar una correlación significativa, entre las
siguientes variables:
- IAH y SaO2<90%: de forma que a más cantidad de apneas-hipoapneas,
mayor duración del déficit de oxígeno en sangre durante la noche (r=0,314;
p<0,05).
-
IMC y SaO2<90%: se encuentra que a mayor grado de obesidad,
también se produce una mayor duración del déficit de oxígeno en sangre durante
la noche (r=0,387; p<0,05).
- SaO2 m y SaO2<90%: mientras más bajo es el valor mínimo de
SaO2, más alto es el porcentaje de tiempo de sueño en que el oxígeno arterial
se mantiene por debajo del 90%.(r=-0,746; p<0,01).
A lo largo de la revisión teórica hemos comprobado que la excesiva somnolencia
en pacientes con SAOS ha sido explicada desde muchas ópticas, proponiéndose en
cada una de ellas un posible factor determinante en su génesis. En este
sentido, se ha defendido que el principal factor es la fragmentación del
sueño, mientras que otros estudios han apuntado a la gravedad de la hipoxia
nocturna.
Además, existe un tercer grupo de investigaciones que han destacado la
importancia de ambos factores concluyendo que el índice de hipoxemia nocturna
y la fragmentación de sueño son dos variables que contribuyen de forma
independiente al riesgo de hipersomnolencia en pacientes con desórdenes
respiratorios.
Respecto a la edad, parece claro que la gravedad del síndrome puede empeorar
seriamente a medida que transcurre el tiempo, por lo tanto, es posible
hipotetizar que la edad incrementa la somnolencia.
Por lo que respecta al IMC, los resultados muestran una relación significativa
y positiva entre el IMC y la somnolencia. Este resultado apoya el estudio de
Orr y colaboradores23 en el que observaron que los pacientes sintomáticos
presentaban una obesidad manifiesta, mientras que los sujetos asintomáticos no
mostraban obesidad, y como se señala en este estudio, es posible que el
sobrepeso contribuya a la hipoventilación y a alterar los patrones de
intercambio aéreo. Estudios posteriores han observado que los pacientes con
obesidad mórbida presentan un mayor riesgo de sufrir hipersomnolencia.
Por lo que respecta al IAH, era de suponer que los eventos obstructivos son
buenos predictores de la somnolencia, no sólo porque el IAH es el parámetro en
el que se basa el diagnóstico del SAOS y su gravedad, sino porque son
numerosos los estudios que defienden que el número de apneas-hipopneas durante
la noche es la base para la ocurrencia de la somnolencia durante el día. Era,
pues, lógico presuponer una correlación significativa entre el IAH y la
somnolencia, ya que de una gran cantidad de interrupciones respiratorias
podría muy bien derivarse un mayor cansancio durante el día.
No obstante, los resultados no muestran una relación entre el IAH y la
excesiva somnolencia diurna medida con la ESE, probablemente porque el mejor
predictor sea la duración de las apneas.
Estos resultados son similares a los observados por Guilleminault y
colaboradores,16 donde tampoco encontraron una relación significativa entre el
IAH y el TLMS, y los hallados por Carmona Bernal y colaboradores donde no se
obtuvo una correlación significativa entre el IAH y el nivel de somnolencia
diurna establecido por el TLMS y la ESE.
|
 |
| |
|
Tabla 2: Cociente de correlación
bilateral de Pearson entre las variables: edad, índice de masa corporal
(IMC), índice de apneas-hipoapneas (IAH), saturación de oxígeno mínima (SaO2
m), porcentaje de tiempo de sueño en que la saturación arterial de
oxígeno es inferior al 90% (SaO2<90%) y puntuación en la Escala de
Somnolencia de Epworth (ESE). |
| |
|
* La
correlación es significante al nivel 0,05 (bilateral).
** La correlación es significativa al nivel 0,01 (bilateral). |
Por otro lado, se verifica con un nivel de significación de p<0,001, la
relación entre la somnolencia diurna y la SaO2 nocturna; pero al mostrar como
mejor predictor de la somnolencia al porcentaje de sueño en que la SaO2 se
encuentra por debajo del 90%, añade información sobre un aspecto importante de
esta relación: la cronicidad de las desaturaciones (que sea una condición
duradera y mantenida en el tiempo) guarda más relación con la somnolencia que
las desaturaciones agudas (alta intensidad puntual). Los datos apoyan que los
mejores predictores del nivel de somnolencia son los relativos a las
desaturaciones nocturnas de oxígeno en sangre. Este hallazgo es sumamente
importante, pues no sólo confirma las conclusiones de Orr y colaboradores,23
sino que las amplía al tener en cuenta una muestra clínica mayor.
1. Domínguez L, Díaz E. Síndrome de apnea del sueño. Psicología Conductual
1994; 2: 297- 310.
2. Barbé F, Estopa R. Métodos de detección en el síndrome de apnea del sueño.
Med Clin 1992; 98: 187- 92.
3. Esnaola S, Durán J, Infante-Rivard C, Rubio R, Fernández A. Diagnostic
accuracy of a portable recording device (MESAM IV) in suspected obstructive
sleep apnoea. Eur Respir J 1996; 9: 2597-2605.
4. García-Díaz EM, Capote F, Cano S, Sánchez A, Carmona C, JG. Poligrafía
respiratoria en el diagnóstico del síndrome de apneas obstructivas durante el
sueño. Arch Bronconeumol 1997; 33: 69-73.
5. Terán J, Fernández, C, Cordero, J. Situación en España de los recursos
diagnósticos y de los tratamientos con presión positiva continua sobre la vía
aérea, en el síndrome de apneas-hipopneas obstructivas del sueño. Arch
Bronconeumol 2000; 36: 494-499.
6. McNicholas, WT. Sleep apnoea and driving risk. European Respiratory Society
Task Force on “Public Health and Medicolegal Implications of Sleep Apnoea”.
Eur Respir J 1999; 20: 1594-1609.
7. Sánchez AI, Buela-Casal G. Síndrome de apnea obstructiva del sueño:
Síntomas y consecuencias. Archivos de Neurobiología 1999; 62: 289-300.
8. Álvarez-Sala R, Villasante C, Pino JM, Villamor J. Síndrome de apnea del
sueño. Med Clin 1986; 86: 161-168.
9. Aldrich MS. Automobile accidents in patients with sleep disorders. Sleep
1989; 12: 487-494.
10. Flemons WW, Remmers JE, Whitelaw WA. The correlation of a computer
simulated driving program with polysomnographic indices and neuropsychological
tests in consecutively referred patients for assessment of sleep apnea. Sleep
1993; 16: 72-73.
11. Barbé F, Pericas J, Muñoz A, Findley L, Anto JM. Agusti AG, Joan M.
Automobile accidents in patients with sleep apnea syndrome. An epidemiological
and mechanistic study. Am J Respir Crit Care Med 1998; 158: 18-22.
12. Shiomi T, Arita AT, Sasanabe R, Banno K, Yamakawa H, Hasegawa R, Ozeki K,
Okada M, Ito A. Falling asleep while driving and automobile accidents among
patients with obstructive sleep apnea-hypopnea syndrome. Psychiatry Clin
Neurosci 2002; 56: 333-334.
13. Vorona RD, Ware JC. Sleep disordered breathing and driving risk. Curr Opin
Pulm Med 2002; 8: 506-510.
14. Lloberes P, Levy G, Descals C, Sampol G, Roca A, Sagales T, Calzada MD.
Self-reported sleepiness while driving as a risk factor for traffic accidents
in patients with obstructive sleep apnoea syndrome and in nonapnoeic snorers.
Respir Med 2000; 94: 971- 76.
15. Colt HG, Haas H, Rich GB. Hypoxemia vs. sleep fragmentation as cause of
excessive daytime sleepiness in obstructive sleep apnea. Chest 1991; 100:
1542-1548.
16. Guilleminault C, Partinen M, Quera-Selva MA, Hayes B, Dement WC, Nino-Murcia
G. Determinants of daytime sleepiness in obstructive sleep apnea. Chest 1988;
94: 32-37.
17. León A, Botebol G, Muñoz C, Boza F, Rodríguez F. Eficacia de la presión
positiva continua en la vía aérea en el tratamiento a largo plazo del síndrome
de apnea obstructiva del sueño. Med Clin 1989; 93: 727- 730.
18. Guilleminault C, Stoohs R, Clerk A, Simmons J, Labanowski M. Excessive
daytime somnolence in women with abnormal respiratory efforts during sleep.
Sleep 1993; 16: 137-138.
19. Carmona C, Capote F, Botebol C, García P, Sánchez A, Castillo J.
Evaluación de la somnolencia diurna excesiva en conductores profesionales con
sospecha de síndrome de apnea obstructiva durante el sueño. Arch Bronconeumol
2000; 36: 436-440.
20. Chiner E, Arriero JM, Signes-Costa J, Marco J, Fuentes I. Validación de la
versión española del test de somnolencia Epworth en pacientes con síndrome de
apnea de sueño. Arch Bronconeumol 1999; 35: 422- 427.
21. Mendelson WB. Sleepiness and hypertension in obstructive sleep apnea.
Chest 1992; 101: 903-909.
22. Mendelson WB. The relationship of sleepiness and blood pressure to
respiratory variables in obstructive sleep apnea. Chest 1995; 108: 966-972.
23. Orr WC, Martin RJ, Imes NK, Rogers RM, Stall ML. Hypersomnolent and
nonhypersomnolent patients with upper airway obstruction during sleep. Chest,
1979; 75: 418-422.
24. Johns MW. A new method for measuring daytime sleepiness: The Epworth
Sleepiness Scale. Sleep 1991, 14: 540-545.
25. Punjabi NM, O’hearn DJ, Neubauer DN, Nieto FJ, Schwartz AR, Smith FL,
Bandeen-Roche K. Modelling hypersomnolence in sleep-disordered breathing. A
novel approach using survival analysis. Am J Respir Crit Care Med 1999; 159:
1703-1709.
26. Svanborg E, Larsson H. Natural evolution of obstructive sleep apnea
syndrome. Sleep 1993; 16 (Suppl. 8), 124-125.